03 Recherche Gesundheitssystem
Zunächst haben wir eine umfassende STEEP-Analyse (soziale, technologische, ökonomische, ökologische und politische Faktoren) durchgeführt, um einen ganzheitlichen Überblick über die treibenden Kräfte im Gesundheitswesen zu gewinnen. Zur Identifizierung der für uns entscheidenden Schlüsselfaktoren haben wir im Team ein Dotvoting durchgeführt. Im nächsten Schritt haben wir uns auf die vier zentralen Schlüsselfaktoren im Gesundheitssystem fokussiert und eine detaillierte Recherche durchgeführt, um ihre Auswirkungen und Herausforderungen zu verstehen.
Diese Schlüsselfaktoren sind:
- Bildung und Prävention,
- Individualisierte Medizin,
- Psychische Gesundheit und
- die Folgekrankheiten des Klimawandels im Zusammenhang mit der Gesundheit.
In den kommenden Abschnitten werden diese Schlüsselfaktoren im Gesundheitswesen eingehend betrachtet.
Psychische Gesundheit
Depression
Anders als bei einem gebrochenen Arm lässt sich eine Depression in der Regel nicht auf eine einzelne Ursache oder Auslöser zurückführen. Sie entsteht vielmehr durch das komplexe Zusammenspiel verschiedener Einflüsse. Einerseits gibt es Faktoren, die zu einer genetischen Veranlagung führen und das Risiko für depressive Erkrankungen erhöhen. Andererseits können aktuelle Auslöser bei Menschen mit dieser Veranlagung das Auftreten einer Depression auslösen. Häufig stellt sich die Frage, ob Depression eine körperliche oder “seelische” Erkrankung ist. Ähnlich wie bei einer Medaille lässt sich bei jedem, der an Depression leidet, sowohl die psychosoziale als auch die neurobiologische Seite betrachten.
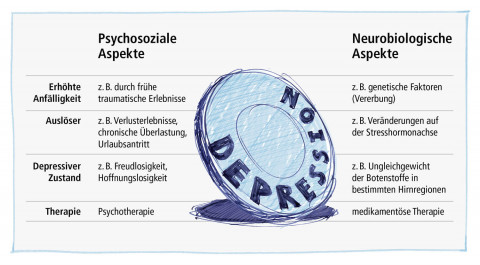
Abbildung 1: Die psychosoziale und körperliche Seite der Depression
Die beiden Dimensionen, psychosozial und neurobiologisch, schließen sich nicht gegenseitig aus, sondern ergänzen sich. Das bedeutet, dass die Ursachen einer Depression nicht ausschließlich auf körperliche (neurobiologische) oder psychosoziale Faktoren beschränkt sind. Stattdessen ist es sinnvoll, bei der Suche nach Ursachen und therapeutischen Interventionen beide Aspekte zu berücksichtigen. Dies spiegelt sich ähnlich wie bei einer Medaille wider, die stets von beiden Seiten betrachtet werden kann (Stiftung Deutsche Depressionshilfe, o. D.).
Maßnahmen für mehr Kraft
Bewegung
Es ist ratsam, regelmäßige körperliche Aktivität in den Alltag zu integrieren, um Stresshormone abzubauen und Glückshormone zu fördern. Dabei kann man zwischen verschiedenen Bewegungsformen wählen, die Freude bereiten, sei es ein zügiger Spaziergang oder eine Joggingrunde. Entspannungsmaßnahmen wie autogenes Training, Yoga oder das Lesen können gezielt für Erholung sorgen.
Ernährung
Eine ausgewogene und gesunde Ernährung, bestehend aus Gemüse, Obst und ungesalzenen Nüssen, ist empfehlenswert. Der Konsum von Alkohol, koffeinhaltigen Getränken und Nikotin sollte minimiert werden. Ausreichender Schlaf, angepasst an die individuelle biologische Uhr, ist wichtig.
Menschen
Positive soziale Kontakte und Begegnungen mit Menschen, die einem guttun, können vor depressiven Tendenzen schützen. Bei einer gedrückten Stimmung ist es hilfreich, sich Klarheit über die Situation zu verschaffen, etwa durch Gespräche mit anderen oder das Festhalten von Gedanken. Es ist normal, gelegentlich einen schlechten Tag zu haben, ohne ständig gute Laune vermitteln zu müssen (AOK, o. D.).
Migräne
Migräne ist eine der häufigsten Kopfschmerzerkrankungen in Deutschland, etwa 10-15% der Bevölkerung in Deutschland leiden daran. Die Erkrankung kann bereits in der Kindheit auftreten, wobei die Attacken bei Kindern oft weniger charakteristisch und kürzer sind. In dieser Phase können Bauchschmerzen, Übelkeit und Schwindel im Vordergrund stehen. Vor der Pubertät sind Jungen und Mädchen etwa gleich häufig betroffen, doch nach der Pubertät sind Frauen bis zu dreimal häufiger betroffen. Die Migräne manifestiert sich am häufigsten zwischen dem 20. und 30. Lebensjahr und zeigt im Laufe des Lebens Schwankungen, wobei die Beschwerden zwischen dem 40. und 50. Lebensjahr oft am ausgeprägtesten sind. Im höheren Alter nimmt die Migräne in der Regel ab, und bei manchen Patienten bleibt sie sogar aus (DMKG, o. D.).
Anzeichen
Migräne äußert sich durch wiederkehrende Kopfschmerzattacken, die häufig, aber nicht zwingend einseitig lokalisiert sind. Der Schmerzcharakter ist zunächst dumpf und drückend, kann jedoch bei körperlicher Belastung stechend, pochend oder pulsierend werden. Die Intensität ist in der Regel so hoch, dass sie den Alltag erheblich beeinträchtigt. Bei unbehandelten Migräneattacken bei Erwachsenen dauern die Schmerzen in der Regel wenige Stunden bis maximal 3 Tage, längere Anfälle sind selten. Begleitsymptome der Migräne sind Übelkeit, Erbrechen sowie Überempfindlichkeit gegenüber Licht, Geräuschen und Gerüchen. Migränepatienten zeigen in der Attacke oft ein erhöhtes Ruhebedürfnis, sind blass und ziehen sich zurück. Für viele Patienten bringt Schlaf Linderung der Schmerzen (DMKG, o. D.).
Ursachen
Die Ursachen von Migräne liegen in einer Funktionsstörung des Gehirns. Diese führt zur Aktivierung schmerzverarbeitender Zentren und zur Ausschüttung von schmerzvermittelnden Botenstoffen, den Neurotransmittern. Die Freisetzung dieser Botenstoffe löst eine sterile Entzündungsreaktion an den Blutgefäßen der Hirnhäute aus. Die Pulsationen in diesen Blutgefäßen wiederum führen zu einer Dehnung der entzündeten Gefäßwand, was den typisch pulsierenden Schmerzcharakter der Migräne erklärt. Aktuellen Erkenntnissen zufolge besteht eine genetische Veranlagung für Migräne, was bedeutet, dass das Gehirn von Migränepatienten auf bestimmte Auslösefaktoren oder Belastungen mit einer Migräneattacke reagieren kann. Etwa zwei Drittel der Patienten haben weitere betroffene Angehörige, was auf eine familiäre Häufung der genetischen Veranlagung hinweist (DMKG, o. D.).
Nichtmedikamentöse Behandlungsverfahren
Die nichtmedikamentöse Behandlung von Migräne kann einen signifikanten Einfluss auf Intensität und Häufigkeit der Anfälle haben. Studien haben gezeigt, dass regelmäßiger Ausdauersport, Muskelentspannungsverfahren und Biofeedback positive Effekte auf die Migräne haben können. Viele Patienten kennen spezifische Auslösefaktoren wie Schlafmangel, das Überspringen von Mahlzeiten, unzureichende Flüssigkeitszufuhr oder Stress. Durch Anpassungen im persönlichen Verhalten und den Einsatz von stressreduzierenden verhaltenstherapeutischen Maßnahmen kann oft ein günstiger Einfluss auf die Häufigkeit von Migräneattacken erzielt werden (DMKG, o. D.).
Quellen
AOK. (o. D.). Depressionen vorbeugen. https://www.aok.de/pk/depressionen/depressionen-erkennen-und-vorbeugen/
DMKG. (o. D.). Online Broschüre Migräne. https://www.dmkg.de/patienten/antworten-auf-die-wichtigsten-fragen-rund-um-den-kopfschmerz-onlinebroschuere/online_broschuere_migraene
Stiftung Deutsche Depressionshilfe. (o. D.). Ursachen und Auslöser Depression. https://www.deutsche-depressionshilfe.de/depression-infos-und-hilfe/ursachen-und-ausloeser
Bildung und Prävention

Präventive Gesundheitsvorsorge
“Prävention bedeutet Krankheitsverhütung oder Vorsorge und umfasst gezielte Maßnahmen, die die Entstehung von Krankheiten und deren Komplikationen verhindern oder zumindest hinauszögern sollen.” (Kassenärztliche Bundesvereinigung (KBV), o. D.)
Die präventive Gesundheitsvorsorge konzentriert sich darauf, den aktuellen Gesundheitszustand zu erhalten und das Risiko bestimmter Krankheiten zu reduzieren. Dies wird durch proaktive Gesundheits-Screenings, einen gesunden Lebensstil und frühzeitige Maßnahmen zur Erlernung von Stressbewältigungsstrategien erreicht. Zukünftige preventive Health-Ansätze werden eine vielseitige Kombination aus Maßnahmen und neu etablierten Gewohnheiten sein, bei der Krankenkassen, Lifestyle-Entscheidungen und Corporate Health nahtlos ineinandergreifen müssen (Zukunftsinstitut, o. D.).
Mitglieder einer gesetzlichen Krankenkasse haben Anrecht auf verschiedene Vorsorge- und Früherkennungsuntersuchungen, die dazu dienen, Erkrankungen sowie Risiken frühzeitig zu erkennen. Dadurch können im besten Fall Beschwerden von vornherein vermieden werden. Trotzdem werden Früherkennungsuntersuchungen und Impfungen in Deutschland nach wie vor nicht ausreichend genutzt. Um das Gesundheitsbewusstsein in der Bevölkerung zu steigern, initiierten die KBV und die Kassenärztlichen Vereinigungen im Jahr 2010 eine Präventionskampagne. Prävention beinhaltet gezielte Maßnahmen zur Krankheitsverhütung und Vorsorge, die darauf abzielen, die Entstehung von Krankheiten sowie deren Komplikationen zu verhindern oder zumindest zu verzögern (Kassenärztliche Bundesvereinigung (KBV), o. D.).
Gesundheitskompetenz
Der australische Gesundheitswissenschaftler Don Nutbeam unterteilt die Gesundheitskompetenz in drei aufbauende Stufen:
- die funktionale,
- die interaktive und
- die kritische Ebene.
Auf der funktionalen Ebene erwerben Menschen grundlegendes Wissen über Gesundheitsrisiken und die Nutzung von Gesundheitsdienstleistungen. Die interaktive Ebene erfordert fortgeschrittene kognitive Fähigkeiten, Lese- und Schreibkompetenzen sowie soziale Fertigkeiten, um eine aktive Rolle im Gesundheitssystem zu übernehmen. Das Konzept des Empowerments spielt hierbei eine entscheidende Rolle, indem es Maßnahmen und Angebote umfasst, die Menschen befähigen, ihre Umwelt aktiv zu gestalten. Kritische Gesundheitskompetenz bedeutet schließlich, dass Personen über fortgeschrittenes Gesundheitswissen verfügen, mit Ärzten auf Augenhöhe kommunizieren können und Einfluss auf Politik und Organisationen ausüben können (AOK-Bundesverband, o. D.).
Quellen zu Bildung und Prävention
AOK-Bundesverband. (o. D.). Die Bedeutung des Umfelds. Presse und Politik. https://www.aok.de/pp/gesundheitskompetenz/einflussfaktoren/#:~:text=Drei%20Stufen%20der%20Gesundheitskompetenz&text=Der%20australische%20Gesundheitswissenschaftler%20Don%20Nutbeam,die%20kritische%20Gesundheitskompetenz.
Kassenärztliche Bundesvereinigung (KBV). (o. D.). KBV - Gesundheitsvorsorge. KBV - Gesundheitsvorsorge. https://www.kbv.de/html/gesundheitsvorsorge.php
Zukunftsinstitut. (o. D.). Blog – Megatrend Gesundheit. https://www.zukunftsinstitut.de/blog-megatrend-gesundheit
Individualisierte Medizin

Die moderne Medizin fokussiert verstärkt auf eine individualisierte Patientenversorgung, indem sie umfangreiche Daten sammelt und personalisierte Therapien sowie Produkte entwickelt. Weiterhin eröffnen Fortschritte in Technologien wie Organpflege und Bioprinting neue Behandlungsmöglichkeiten, indem maßgeschneiderte biologische Materialien beispielsweise für Organtransplantationen, Gewebereparaturen und Forschungsexperimente verwendet werden (Personalisierte Medizin, 2022).
Das Ziel der PM ist es daher für jeden Menschen die passende Therapie zum bestmöglichen Zeitpunkt mit der optimalen Dosierung zu finden.
Positive und negative Auswirkungen
Die Fortschritte in der modernen Medizin haben positive Auswirkungen auf verschiedene Bereiche. Druck auf produzierende Unternehmen wird durch die Forderung nach höherer Flexibilität bei gleichzeitigem Preisdruck optimal bewältigt. Die Behandlungen werden besser auf die individuellen Bedürfnisse der Patienten abgestimmt, wodurch eine höhere Präzision und Effizienz in der Gesundheitsversorgung erreicht wird. Des Weiteren zeigt sich ein Rückgang der Wartezeiten und ein erhöhtes Angebot an Spendeorganen durch Technologien wie Organpflege und Bioprinting. Darüber hinaus ermöglicht die Nutzung maßgeschneiderter biologischer Materialien eine Reduzierung des Bedarfs an menschlichem Gewebe für medizinische Tests.
Jedoch sind auch negative Aspekte zu berücksichtigen. Die damit einhergehenden Kosten könnten eine Herausforderung darstellen, insbesondere wenn diese Technologien nicht für alle Bevölkerungsschichten zugänglich sind. Ethische Bedenken bezüglich der Herstellung und Nutzung von biologischem Material sowie gesellschaftliche Akzeptanz könnten potenzielle Barrieren für die breite Anwendung dieser Fortschritte in der Medizin darstellen. Es ist daher wichtig, diese Entwicklungen sorgfältig zu evaluieren und ethische Standards sowie gesellschaftliche Normen zu berücksichtigen (Fraunhofer IPT, o. D.).
Anwendungsgebiete
Die individualisierte Medizin kann in den folgenden Bereichen angewendet werden:
- Prädiktive genetische Diagnostik
- Pharmakogenetik
- Molekularbiologisch begründete Verlaufsprognose einer (Krebs-) Erkrankung und ihres Ansprechens auf eine medikamentöse Behandlung
- Viele Tumorerkrankungen sind wie z. B. Brustkrebs, Darmkrebs oder Lungenkrebs durch maßgeschneiderte Therapien behandelbar (Wissenschaftliche Dienste - Deutscher Bundestag, 2016)
Aktuelle Forschung
Aktuell wird in verschiedenen Bereichen rund um die indiviualisierte Medizin geforscht. Hier eine Forschung zum Thema Bioprinting:
Fraunhofer forscht intensiv im Bereich Bioprinting, wo das Ziel darin besteht, biologische oder biologisch funktionelle Gewebe mithilfe von 3D-Druckverfahren herzustellen. Die Medizin der Zukunft setzt verstärkt auf biologische Implantate und personalisierte Therapien. Am Fraunhofer IGB optimieren Wissenschaftler biologische Materialien, um sie für den Einsatz im Bioprinting zu verbessern. Die gedruckten In-vitro-Gewebe dienen als Testsysteme, um die Wirksamkeit von Wirkstoffen zu untersuchen und somit Tierversuche zu ersetzen. Zukünftig könnten diese Gewebe auch als biologische Implantate genutzt werden, um geschädigtes Gewebe zur Regeneration anzuregen oder zu substituieren. Diese fortschrittlichen Ansätze signalisieren eine biologische Ausrichtung der Medizin, wobei Fraunhofer eine Vorreiterrolle in der Erforschung und Anwendung des Bioprintings einnimmt (Fraunhofer-Institut für Grenzflächen- und Bioverfahrenstechnik IGB, o. D.).
Quellen
Universität Tübingen. (2022, 15. Februar). Personalisierte Medizin. https://uni-tuebingen.de/exzellenzstrategie/forschung/plattformen/personalisierte-medizin/
Fraunhofer IPT. (o. D.). Personalisierte und individualisierte Medizinprodukte. https://www.ipt.fraunhofer.de/de/branchen/medizintechnik/trends-medizintechnik/personalisierte-und-patientenindividuelle-medizinprodukte.html
Fraunhofer-Institut für Grenzflächen- und Bioverfahrenstechnik IGB. (o. D.). Bioprinting – optimierte Biotinten für die additive Fertigung. https://www.igb.fraunhofer.de/de/ueber-uns/fokusthemen/bioprinting.html
Wissenschaftliche Dienste - Deutscher Bundestag. (2016, 18. Oktober). Personalisierte Medizin Definition, Anwendungsbeispiele sowie Fördermaßnahmen. https://www.bundestag.de/resource/blob/483590/d05effc36b8d813021755f0d8f24ce32/WD-9-060-16-pdf-data.pdf
Folgekrankheiten des Klimawandels
Der Klimawandel kann verschiedene gesundheitliche Auswirkungen haben und zu Folgeerkrankungen führen. Einige der potenziellen Folgen des Klimawandels auf die Gesundheit sind:
-
Hitzewellen und Hitzestress: Steigende Temperaturen können zu vermehrten Hitzewellen führen, was zu Hitzestress, Dehydration und Hitzschlag führen kann. Diese Bedingungen können wiederum zu Herz-Kreislauf-Erkrankungen, Atembeschwerden und anderen gesundheitlichen Problemen führen.
-
Luftverschmutzung: Der Klimawandel kann zu verstärkter Luftverschmutzung beitragen, was wiederum Atemwegserkrankungen wie Asthma und chronisch obstruktive Lungenerkrankung (COPD) verschärfen kann.
-
Veränderungen in der Verbreitung von Infektionskrankheiten: Der Klimawandel kann das Verbreitungsgebiet von Vektoren wie Mücken und Zecken beeinflussen, was zu einer Ausbreitung von Krankheiten wie Malaria, Dengue-Fieber, Zika-Virus und Lyme-Borreliose führen kann.
-
Nahrungsmittelunsicherheit: Extremwetterereignisse, wie Dürren und Überschwemmungen, können die landwirtschaftliche Produktion beeinträchtigen und zu Nahrungsmittelknappheit führen. Dies kann Mangelernährung und damit verbundene Gesundheitsprobleme verursachen.
-
Wasserknappheit: Wasserknappheit durch den Klimawandel kann zu hygienebedingten Problemen und einem Anstieg von wasserübertragenen Krankheiten führen.
-
Psychische Gesundheit: Klimabedingte Naturkatastrophen, der Verlust von Lebensgrundlagen und Unsicherheit über die Zukunft können zu psychischen Gesundheitsproblemen führen, darunter Angststörungen, Depressionen und posttraumatische Belastungsstörungen (PTBS).
Weitere Folgen sind UV-bedingte Erkrankungen und Beschwerden, Atemwegserkrankungen, Allergien, Ausbreitung von Frühsommer-Meningoenzephalitis (FSME) sowie die West-Nil-Virus (WNV) durch Stechmücken.
Quellen: Bundesministerium für wirtschaftliche Zusammenarbeit und Entwicklung. (2023). Folgen des Klimawandels. https://www.bmz.de/de/themen/klimawandel-und-entwicklung/folgen-des-klimawandels-124774
Klima Mensch Gesundheit. (o. D.). Gesund bleiben im Klimawandel. https://www.klima-mensch-gesundheit.de/gesund-bleiben-im-klimawandel/